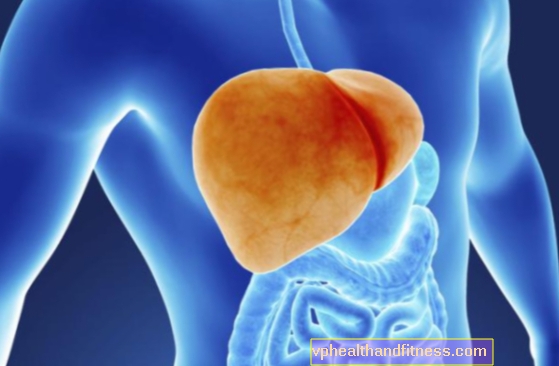
L'insufficienza epatica è una condizione in cui il fegato non è in grado di svolgere le sue funzioni. Può essere il risultato di una malattia cronica, ma a volte il problema sorge all'improvviso. Quali sono le cause e i sintomi dell'insufficienza epatica? Come viene trattata?
L'insufficienza epatica è una condizione in cui il fegato è parzialmente o completamente incapace di funzionare in modo efficace, cioè sintetizza, metabolizza, immagazzina, filtra e altro ancora. L'insufficienza epatica è classificata come cronica e acuta. L'insufficienza epatica cronica è una disfunzione epatica permanente e progressiva che è una conseguenza della malattia cronica. Questa condizione è caratterizzata dallo sviluppo di encefalopatia epatica (disturbi nel funzionamento del sistema nervoso causati da tossine che entrano nel corpo a causa di danni al fegato) e disturbi del sanguinamento plasmatico. Questo gruppo comprende principalmente la cirrosi epatica, nonché l'epatite cronica, l'epatite lobulare cronica, l'epatite simile al lupus e l'epatite cronica non specificata.
L'insufficienza epatica acuta, d'altra parte, è una disfunzione epatica potenzialmente reversibile, improvvisa, permanente e progressiva (senza diagnosi preventiva di malattia epatica) caratterizzata dall'insorgenza di encefalopatia epatica da 4 a 26 settimane dopo danno epatico e disturbi della coagulazione del plasma.
Insufficienza epatica - cause
L'insufficienza epatica cronica è causata da molti fattori, i più comuni dei quali sono l'abuso cronico di alcol, un'alimentazione inadeguata, l'epatite virale (HBV, meno spesso l'HCV o altri virus che causano l'epatite), il cancro al fegato.
A sua volta, l'insufficienza epatica acuta di solito si verifica a seguito di avvelenamento con farmaci (paracetamolo o altri farmaci epatotossici) o tossine (più spesso con tossina fungina). L'insufficienza epatica acuta può anche essere una conseguenza di epatite B fulminante, trombosi venosa epatica e altre malattie del fegato (ad es. Epatite autoimmune cronica, morbo di Wilson) e malattie sistemiche (ad es. Shock o sepsi).
Insufficienza epatica - sintomi
L'insufficienza epatica cronica può essere asintomatica. Solo quando la maggior parte di questo organo è danneggiata, compaiono i sintomi del fallimento. Inizialmente, c'è debolezza, così come disturbi digestivi, come:
- mancanza di appetito
- perdita di peso
- sentirsi pieno dopo aver mangiato
- scarsa tolleranza ai grassi e all'alcol
- dolore addominale sul lato destro
- flatulenza
- sgradevole eruttazione dopo aver mangiato
- nausea
Questo è seguito da ittero, ingrossamento del fegato, gonfiore intorno alle caviglie e vene varicose nell'esofago o nell'ano. L'ascite, ovvero la presenza di liquido nella cavità addominale, di solito indica che l'insufficienza epatica è gravemente avanzata.
I sintomi di insufficienza acuta sono molto simili a quelli che compaiono nella fase avanzata della forma cronica della malattia e, inoltre, ci sono disturbi della coscienza e il contatto con il paziente è impossibile. Questi sintomi compaiono da 4 a 26 settimane dopo il danno epatico.
L'ultimo stadio dell'insufficienza epatica è rappresentato da profondi disturbi metabolici (acidosi metabolica) e coma epatico con conseguente morte.
Insufficienza epatica - trattamento
Sia nell'insufficienza epatica acuta che in quella cronica, è importante una dieta a basso contenuto proteico (l'apporto di proteine dovrebbe essere massimo di 60 g al giorno). Viene utilizzato anche un trattamento farmacologico, ma il metodo di trattamento più efficace è il trapianto di fegato. Il trapianto in caso di insufficienza epatica cronica deve essere eseguito quando le altre opzioni di trattamento sono esaurite e compaiono sintomi di insufficienza epatica avanzata. Il trapianto, tuttavia, deve essere eseguito prima che si verifichi un'insufficienza multiorgano. In caso di insufficienza epatica acuta, è imperativo eseguire un trapianto il prima possibile. Secondo le statistiche, circa il 60% sopravvive dopo un trapianto di fegato. pazienti.
materiale del partner
Vale la pena citare qui uno studio di scienziati polacchi del 2018, sotto la supervisione del Dr. Michał Grąt del Dipartimento di Chirurgia Generale, Trapianti e Fegato dell'Università di Medicina di Varsavia. Per prevenire le infezioni perioperatorie, che sono una causa comune di fallimento del trapianto di fegato, ha somministrato ai pazienti in attesa di un trapianto di organi un probiotico che conteneva i seguenti ceppi:Lactococcus lactis Rosell® - 1058, Lactobacillus casei Rosell® - 215, Lactobacillus helveticus Rosell® - 52 eBifidobacterium bifidum Rosell® - 71 (disponibile in Polonia nel prodotto Sanprobi 4 Enteric). Il probiotico è stato somministrato ai pazienti per almeno due settimane prima della procedura pianificata.
Dopo l'intervento chirurgico, sono stati confrontati i risultati dei pazienti che assumevano probiotici e quelli che assumevano placebo. Nel gruppo dei probiotici, c'è stata una diminuzione più rapida delle transaminasi e dei livelli di bilirubina (questi indicatori riflettono lo stato di danno epatico, indicatori più bassi indicano un migliore funzionamento degli organi). Anche l'incidenza delle infezioni post-trapianto è diminuita in modo significativo: 90 giorni dopo l'intervento chirurgico - nel gruppo probiotico solo 1 persona ha avuto complicanze e 11 nel gruppo placebo!
In che modo i batteri intestinali possono influenzare il fegato? Grazie al cosiddetto asse enteroepatico. È la connessione di due organi attraverso la vena porta. Il microbiota determina il buon funzionamento dell'asse e della barriera intestinale, che aiuta a proteggere il fegato dagli antigeni e dalle tossine dell'intestino.
Scopri di piùArticolo consigliato:
Dieta del fegato - menu e regole. Cosa mangiare e cosa evitare? Leggi anche: Cirrosi epatica - sintomi, cause, diagnosi, trattamento Le varici esofagee sono il risultato di malattie del fegato Fegato grasso: cause e sintomiBibliografia:
1. Grąt M. et al. Effetti dell'uso continuo di probiotici prima del trapianto di fegato: uno studio randomizzato, in doppio cieco, controllato con placebo, "Clinical Nutrition", 36, no. 6 (dicembre 2017), pp. 1530-1539, doi: 10.1016 / j.clnu.2017.04.021.





-na-przezibienie-i-nie-tylko-waciwoci-lecznicze-jewki.jpg)