L'endometriosi si verifica con un'alta frequenza, sebbene il meccanismo della sua formazione non sia ancora stato stabilito. Pertanto, il trattamento dell'endometriosi allevia solo i suoi effetti. Cos'è esattamente l'endometriosi? Leggilo o ascoltalo.
L'endometriosi (endometriosi esterna) è una malattia cronica in cui le cellule endometriali si trovano al di fuori della loro posizione corretta, cioè all'interno dell'utero. Le epidemie di endometriosi si trovano più spesso negli organi riproduttivi di una donna, così come in altri organi vicini: la vescica, l'intestino crasso o il peritoneo. In rari casi, le cellule endometriali possono anche finire in luoghi molto distanti, come nel diaframma, nella pelle o nei polmoni.
Sommario
- Le cause dell'endometriosi
- Tipi di endometriosi; le fasi della malattia
- Sintomi dell'endometriosi
- Diagnosi di endometriosi
- Trattamento dell'endometriosi
- trattamento farmacologico
- chirurgia
Per visualizzare questo video, abilitare JavaScript e prendere in considerazione l'aggiornamento a un browser Web che supporti il video
Le cause dell'endometriosi
Il concetto moderno delle cause dell'endometriosi combina diverse teorie emerse a seguito di molti anni di ricerca su questa malattia.
Si ritiene oggi che fattori genetici, immunitari, ormonali e ambientali siano alla radice della malattia. La predisposizione individuale allo sviluppo della malattia si sovrappone a vari meccanismi che provocano il movimento delle cellule endometriali o la loro formazione in posizioni errate.
I concetti più importanti alla base dello sviluppo dell'endometriosi includono:
-
teorie sul movimento delle cellule endometriali
Una delle teorie di base e più antiche che spiegano la formazione dell'endometriosi è la teoria delle mestruazioni retrograde. Secondo esso, si ritiene che durante le mestruazioni, oltre alla corretta escrezione dell'endometrio esfoliato dal corpo della donna, il cosiddetto mestruazioni retrograde. Questo è il fenomeno del movimento del sangue mestruale insieme alle cellule dell'endometrio attraverso le tube di Falloppio fino al peritoneo.
Le cellule endometriali mantengono la capacità di sopravvivere nel nuovo posto, quindi si moltiplicano e formano così focolai endometriosici.
Sebbene la teoria sembri logica, non è certamente una spiegazione completa dell'intero fenomeno. Si stima che le mestruazioni retrograde colpiscano fino al 90% delle donne mestruate. Probabilmente fattori aggiuntivi fanno sì che alcuni di loro sviluppino endometriosi su questo terreno (la frequenza della malattia è stimata intorno al 10% della popolazione).
La relazione tra endometriosi e stasi mestruale è confermata dall'osservazione di una maggiore incidenza della malattia nei pazienti con disturbi del deflusso (ad esempio, a seguito di difetti congeniti degli organi riproduttivi).
Le donne con cicli mestruali brevi (che rendono le mestruazioni più frequenti) hanno anche un rischio maggiore di endometriosi.
Esistono anche teorie sulla possibile diffusione delle cellule endometriali attraverso il sangue o la linfa, che potrebbero spiegare la formazione di focolai endometriosici in luoghi più distanti.
La chirurgia può essere un'altra causa di spostamento delle cellule endometriali. Un tipico esempio di tale trasferimento endometriale "meccanico" è l'endometriosi della cicatrice cesareo.
-
teoria della formazione delle cellule endometriali
Oltre alla proliferazione cellulare tramite mestruazioni retrograde, è anche possibile che le cellule endometriali si formino spontaneamente in vari punti. Può avvenire nel cosiddetto metaplasia, cioè trasformare un tipo di cellula in un altro. Un altro meccanismo proposto è la formazione di focolai endometriali da cellule staminali che conservano la capacità di trasformarsi in qualsiasi tipo di tessuto.
-
teoria immunologica
Uno dei probabili meccanismi che aumentano il rischio di endometriosi da sangue mestruale residuo è un'interruzione del sistema immunitario. In un organismo correttamente funzionante, i resti di sangue mensile dovrebbero essere "ripuliti" dalle cellule del sistema immunitario. La compromissione della loro attività può aumentare il rischio che le cellule endometriali sopravvivano nella posizione sbagliata.
-
teoria genetica
Finora non è stato identificato un singolo gene responsabile dello sviluppo dell'endometriosi. È più probabile che le varianti di diversi geni diversi abbiano un impatto. Sebbene i risultati qui siano vaghi, il coinvolgimento di fattori genetici è stato confermato in studi su gemelli identici. Il verificarsi di endometriosi nei parenti più stretti (madri, sorelle) è associato ad un aumentato rischio di sviluppare la malattia.
-
teoria ambientale
I fattori ambientali possono svolgere un ruolo aggiuntivo nello sviluppo dell'endometriosi. Secondo alcuni studi, una dieta ristretta a base di carne rossa può ridurre il rischio di sviluppare la malattia. A sua volta, l'aumento del rischio può essere associato all'esposizione a determinate sostanze chimiche (ad esempio, diossine dannose per l'uomo).
-
teoria degli ormoni
Il tessuto endometriale all'esterno dell'utero si comporta esattamente come il tessuto nel posto giusto. Subisce una ricostruzione ciclica insieme a cambiamenti nella concentrazione degli ormoni sessuali durante il ciclo mestruale. Si ritiene che i fattori ormonali possano influenzare sia la sopravvivenza delle cellule endometriali in luoghi insoliti sia la loro capacità di crescere e moltiplicarsi.

Prof. dr hab. n.med. Paweł Blecharz, specialista in ginecologia oncologica della clinica privata Specialist Hospital SCM di Cracovia (www.scmkrakow.pl). Si occupa di diagnostica e cura chirurgica delle neoplasie genitali femminili e conduce la chemioterapia in pazienti con queste neoplasie.
Diagnosi difficile
Rilevare l'endometriosi non è sempre facile, perché spesso i risultati degli ultrasuoni e persino della risonanza magnetica non sono chiari. Pertanto, la diagnosi di questa malattia è una combinazione di un colloquio con il paziente, un esame clinico e un esame di imaging. Se la malattia è ancora incerta, vengono testati i biomarcatori sierici.
Il marker Ca125 può essere aumentato in caso di endometriosi e cancro ovarico. La sua corretta interpretazione renderà la diagnosi più precisa. L'ultimo esame combinato con la procedura che consente la valutazione finale di ciò che sta accadendo nella pelvi è la laparoscopia.
Nei casi più dubbi, è possibile considerare la diagnosi attraverso la terapia, cioè l'introduzione del trattamento ormonale, anche se la diagnosi non è certa. Spesso le condizioni del paziente migliorano, perché il dolore diminuisce. Ciò potrebbe indicare che avevamo effettivamente a che fare con un tipo di endometriosi difficile da diagnosticare.
Questo metodo funziona bene per le donne che non vedono la giustificazione per un intervento chirurgico. La situazione ottimale è quella in cui un esame istopatologico (cioè l'esame del materiale chirurgico di una cisti o di un campione) conferma la malattia. Tuttavia, a volte, anche in questo caso, la presenza di tessuto endometriale non può essere determinata in modo definitivo.Quindi la diagnosi finale viene effettuata sulla base dell'immagine intraoperatoria in laparoscopia, che è piuttosto inequivocabile per un operatore esperto.
Tipi di endometriosi; le fasi della malattia
Vari sistemi di classificazione vengono utilizzati per descrivere l'endometriosi, ad esempio, in base alla posizione o alla gravità delle lesioni. La divisione di base comprende tre tipi di endometriosi:
-
endometriosi peritoneale
Nella forma peritoneale, i focolai di endometriosi sono attaccati alla superficie del peritoneo, la sottile membrana che circonda gli organi addominali e pelvici.
-
endometriosi ovarica
L'endometriosi ovarica assume più spesso la forma di cisti endometriali. Le cellule endometriali impiantate all'interno dell'ovaio crescono e causano sanguinamento mensile locale, formando così delle cisti. A causa dell'aspetto caratteristico del loro contenuto, sono chiamate cisti di cioccolato. Le cisti endometriali si trovano più spesso nelle ovaie, sebbene possano essere trovate anche altrove nel bacino o nella cavità addominale.
-
endometriosi profondamente infiltrante
L'ultimo tipo di endometriosi si sta infiltrando profondamente. In questa variante, il tessuto endometriale mostra un'elevata attività proliferativa, attraversa il peritoneo e si infiltra per più di 5 mm oltre la sua superficie. L'infiltrato può includere gli organi circostanti: la vescica, gli ureteri, il retto e altre parti dell'intestino.
Per standardizzare il metodo di descrizione dell'avanzamento della malattia, è stata introdotta la classificazione ASRM (American Society for Reproductive Medicine). È una scala in quattro fasi basata sul numero, il tipo e la dimensione delle lesioni endometriosiche, l'infiltrazione dei tessuti adiacenti e la presenza di lesioni aggiuntive (ad esempio, aderenze).
Stadi dell'endometriosi secondo il punteggio ASRM
- stadio I (minimo) - sono visibili lievi cambiamenti (meno di 5 mm) e nelle tube di Falloppio e nelle ovaie ci sono aderenze non vascolarizzate e ife libere delle tube di Falloppio
- stadio II (lieve) - i cambiamenti nelle ovaie hanno un diametro superiore a 5 mm, le aderenze compaiono già tra i legamenti larghi e le ovaie, e nelle tube di Falloppio e nelle ovaie; focolai di endometriosi si osservano anche nella cavità retto-uterina, compaiono cisti endometriali (cioccolato)
- stadio III (moderato) - i legamenti larghi (sacro-uterini) sono in aderenze con le ovaie o le tube di Falloppio, le aderenze si verificano anche nelle ife delle tube di Falloppio e nelle aderenze delle ovaie ci sono focolai di endometriosi, nella cavità retto-uterina
- stadio IV (grave): l'utero è immobile, attaccato in retroflessione e attaccato all'intestino o spostato all'indietro. Gli intestini sono in aderenza con il peritoneo della cavità retto-uterina, i legamenti retto-uterini o l'endometrio; focolai di endometriosi compaiono nella vescica, appendice, vagina, cervice
È interessante notare che la classificazione di cui sopra valuta solo l'avanzamento dei cambiamenti nel contesto della loro descrizione esterna. Tuttavia, non si traduce nel grado di sintomi sperimentati dai pazienti.
L'endometriosi di stadio 1 può causare dolori molto forti, ma accade che una malattia molto avanzata secondo questa scala non dia alcun sintomo. Lo stadio di avanzamento inoltre non è correlato al rischio di altre complicazioni della malattia, come, ad esempio, l'infertilità.
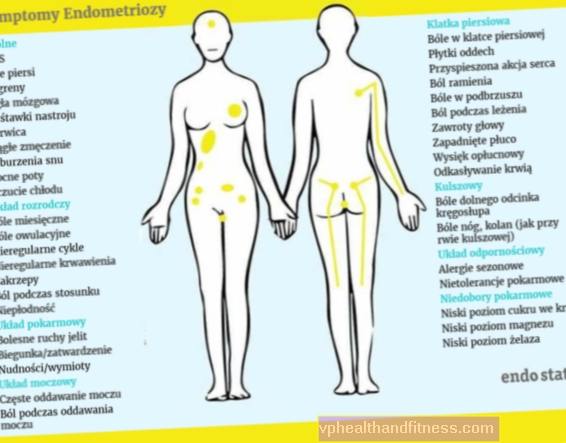
Sintomi dell'endometriosi
Uno dei primi e più comuni sintomi dell'endometriosi è il dolore al bacino. Di solito, è il motivo per cui il paziente visita un medico. Il dolore si manifesta principalmente durante le mestruazioni, ma può anche accompagnare i rapporti sessuali (questo sintomo è chiamato dispareunia), la minzione o le feci. Il dolore della massima intensità si verifica nel corso dell'endometriosi che si infiltra profondamente.
I focolai di endometriosi vicino alla vescica o all'intestino possono erroneamente suggerire malattie dell'apparato urinario o digerente. Succede anche che i dolori causati dall'endometriosi si irradiano nell'area della colonna vertebrale.
Il dolore è il risultato sia del sanguinamento mensile da focolai di endometriosi che dell'infiammazione che causano.
La reazione infiammatoria, invece, porta alla formazione di cicatrici e aderenze, che possono aggravare ulteriormente il dolore. Un ulteriore meccanismo della sua formazione è la compressione diretta dei nervi da parte degli impianti endometriali.
Un altro gruppo di disturbi causati dall'endometriosi sono i cambiamenti nel corso del ciclo mestruale e i problemi di fertilità. A volte sono l'unico sintomo della malattia.
Si ritiene che l'endometriosi porti alla sterilità in molti modi diversi.
In primo luogo, la presenza di lesioni endometriosiche nelle tube di Falloppio può ostruirle e quindi impedire la fecondazione. In modo simile, la fertilità è limitata dalle aderenze causate dalla malattia.
In secondo luogo, l'endometriosi localizzata nelle ovaie interrompe il loro corretto funzionamento e altera il processo di ovulazione.
Terzo, l'endometrio nelle posizioni sbagliate può spingere il sistema immunitario a "rigettare" quel tessuto. Il risultato di tali disturbi immunitari possono essere problemi con l'impianto dell'embrione nella parete uterina, nonché una maggiore frequenza di aborti spontanei. Si stima che l'endometriosi si verifichi nel 35-50% delle pazienti che hanno problemi a rimanere incinta.

Diagnosi di endometriosi
La diagnosi di endometriosi inizia con la raccolta di una storia dettagliata. La semplice descrizione di disturbi e sintomi sperimentati dal paziente può portare il sospetto del medico verso questa condizione.
Quindi viene eseguita una visita ginecologica. Durante l'esame con l'uso di specule, possono essere visualizzati focolai di endometriosi, ad esempio nella parete vaginale.
D'altra parte, la palpazione (al tatto) può rivelare indolenzimento dell'organo riproduttivo, noduli anormali, noduli e lesioni compatibili con le cisti endometriali. La presenza di questi ultimi può essere confermata anche da studi di imaging (ecografia transvaginale o, meno frequentemente, risonanza magnetica).
In caso di sospetto di endometriosi infiltrante in profondità localizzata in prossimità dell'intestino crasso, può essere eseguita anche un'ecografia transrettale.
La laparoscopia esplorativa è sicuramente il metodo migliore e più accurato per la diagnosi dell'endometriosi. Strumenti speciali vengono introdotti attraverso la parete addominale, insieme a una telecamera miniaturizzata, che consente un'ispezione e una valutazione approfondite dei focolai di malattia.
La laparoscopia consente anche di eseguire biopsie, che vengono poi sottoposte ad analisi microscopiche per confermare la diagnosi. È anche possibile utilizzare metodi chirurgici di trattamento dell'endometriosi durante la procedura.
Trattamento dell'endometriosi
Poiché i meccanismi con cui si sviluppa l'endometriosi rimangono poco chiari, il trattamento causale della malattia non è ancora disponibile.
La terapia è quindi volta ad alleviare i suoi effetti e sintomi.
Le priorità del trattamento sono:
- inibizione o rimozione di focolai di malattie
- eliminazione del dolore
- ripristino della fertilità
Esistono due percorsi terapeutici primari: farmacologico e operativo. Entrambi i metodi sono spesso usati insieme per aumentare gli effetti del trattamento.
-
trattamento farmacologico
I gruppi più importanti di farmaci utilizzati nell'endometriosi sono gli antidolorifici, i farmaci antinfiammatori e i preparati ormonali. Questi ultimi sono progettati per fermare le mestruazioni e / o ridurre la concentrazione di estrogeni nel corpo. In questo modo, il loro effetto stimolante sull'endometrio è limitato, il che contribuisce all'estinzione dei focolai di endometriosi.
Questo effetto può essere ottenuto in diversi modi: sopprimendo la funzione delle ovaie (di solito con la pillola anticoncezionale combinata), aumentando l'effetto del progesterone (che è antiestrogenico) o inibendo direttamente la formazione di estrogeni.
I farmaci ormonali sono generalmente la terapia di prima linea. Se è inefficace, può essere necessario un intervento chirurgico.
Tuttavia, la terapia ormonale non viene utilizzata in pazienti che hanno problemi con la gravidanza. Il trattamento dell'infertilità correlata all'endometriosi è molto spesso chirurgico (vedi sotto). Se non è efficace, possono essere necessarie tecniche di riproduzione assistita (come la fecondazione in vitro).
-
chirurgia
Il tipo e la portata dell'intervento dipendono dall'entità dei cambiamenti, dall'età e dalle aspettative dei pazienti.
Nel caso delle donne che pianificano una gravidanza, l'aspetto più importante è preservare la loro fertilità. I trattamenti sono quindi meno radicali: i focolai di endometriosi vengono rimossi in modo tale da ridurre al minimo i danni alle ovaie e ad altri organi del sistema riproduttivo. Durante l'operazione vengono rilasciate anche aderenze per ripristinare la normale anatomia dell'organo riproduttivo.
Al giorno d'oggi, la maggior parte delle procedure vengono eseguite utilizzando il metodo laparoscopico. È una procedura meno invasiva rispetto alle operazioni che prevedono l'apertura della parete addominale. La laparoscopia prevede l'inserimento di un endoscopio e altri strumenti speciali nella cavità addominale attraverso piccole incisioni.
Le procedure eseguite in pazienti che non stanno pianificando una gravidanza possono essere più radicali. Comprendono la rimozione bilaterale delle ovaie, a volte con la rimozione dell'utero (isterectomia).
- Vita dopo la rimozione delle ovaie e dell'utero
Può essere necessario un intervento chirurgico più esteso anche nei pazienti con una forma di endometriosi profondamente infiltrante. L'escissione dei focolai della malattia può richiedere la rimozione di frammenti di altri organi, ad esempio la parete della vescica o una sezione dell'intestino crasso.
Indipendentemente dal metodo di trattamento scelto, dobbiamo essere consapevoli che l'endometriosi è una malattia cronica - nonostante l'efficacia iniziale della terapia, i sintomi possono ripresentarsi. La rimozione più completa delle lesioni della malattia durante l'intervento chirurgico, maggiore è la possibilità di miglioramento a lungo termine.
Il trattamento ormonale di solito aiuta a controllare il dolore, ma di solito deve essere usato cronicamente: i tentativi di astinenza sono spesso associati alla ricomparsa di sintomi fastidiosi.
Fino a quando non saranno note le cause esatte dell'endometriosi, non sarà possibile contrastare i meccanismi alla base della malattia.
Secondo un esperto

Metodi chirurgici
La scelta del metodo per combattere l'endometriosi dipende da diversi fattori: il tipo e la gravità della malattia e gli effetti attesi dal paziente.
Il percorso terapeutico per l'endometriosi dolorosa dipende dalla sua forma. Le cisti dell'endometrio ovarico più grandi di 4 cm vengono solitamente rimosse chirurgicamente. Il metodo di scelta è la loro enucleazione con un metodo minimamente invasivo durante la laparoscopia, poiché questo problema di solito colpisce le giovani donne.
Questa tecnica consente di mantenere o migliorare la fertilità fornendo un buon effetto cosmetico. La laparoscopia ha anche il vantaggio rispetto alle procedure a metodo aperto di causare la formazione di aderenze postoperatorie in misura molto minore. Questi possono persino compromettere la fertilità di una donna e causare dolore, quindi le opportunità per loro dovrebbero essere evitate.
Nel caso di endometriosi focolai sul peritoneo, cioè piccoli impianti infiammatori, vengono utilizzate tecniche di distruzione selettiva. È possibile eseguire queste procedure con l'uso di corrente elettrica o in un modo più avanzato: argon o plasma. Questi ultimi due metodi richiedono apparecchiature più avanzate, ma oggi vengono utilizzati anche nel mercato medico. Consentono abbastanza superficiali, senza danneggiare le strutture più profonde, bruciano piccoli fuochi, eliminando la fonte del dolore.
Un problema più grande è rimuovere lo stadio avanzato della malattia, ad es. endometriosi profondamente infiltrante. Eliminare tali cambiamenti è molto più difficile, perché spesso è associato a procedure chirurgiche molto estese. A causa della posizione dell'endometriosi profondamente infiltrante nel pavimento pelvico, spesso richiede la resezione di una parte dell'intestino.
Tale procedura è associata al rischio di gravi complicazioni, tra cui fuoriuscita dell'anastomosi intestinale, che a sua volta può causare peritonite. Ciò richiede un nuovo intervento e di solito una stomia. Pertanto, le donne il cui sintomo di endometriosi è solo dolore o che stanno subendo un trattamento per l'infertilità dovrebbero considerare attentamente la decisione su tale procedura. Le conseguenze dopo l'intervento chirurgico a volte sono molto più gravi dei sintomi della malattia stessa. Vale quindi la pena considerare altri metodi di trattamento conservativi.
Prof. dr hab. n.med. Paweł Blecharz, specialista in ginecologia oncologica della clinica privata Specialist Hospital SCM di Cracovia (www.scmkrakow.pl). Si occupa di diagnostica e cura chirurgica delle neoplasie genitali femminili e conduce la chemioterapia in pazienti con queste neoplasie.
Vale la pena saperloL'endometriosi è il cancro? Fatti e miti sull'endometriosi
Come accennato in precedenza, gli impianti di mucosa si comportano in modo simile alla mucosa da cui si sono staccati. Simile ma non identico. In poche parole, sotto l'influenza dei cambiamenti ormonali durante il ciclo, le cellule degli impianti, come le cellule endometriali, crescono e poi si sfaldano durante le mestruazioni. L'esfoliazione è accompagnata da un leggero sanguinamento. Significa che ogni mese, oltre alle mestruazioni, c'è anche una sorta di "mestruazione" parallela, ma fuori dalla cavità uterina. Poiché il sangue di questi impianti non ha sbocco naturale, forma aderenze che continuano a crescere con le successive mestruazioni.
L'endometriosi non è il cancro. Le cellule dell'impianto hanno alcune caratteristiche del cancro: causano infiammazione locale. Il sistema immunitario dovrebbe annientarli, ma non può affrontarli più di quanto non possa fare con le cellule tumorali. Nel tempo, gli impianti si trasformano in tumori che producono, come i tumori, una rete di vasi sanguigni attraverso i quali si nutrono. Sebbene ci siano più analogie, questa malattia non è il cancro.
Articolo consigliato:
E tu? Quanto ne sai di endometriosi? Scopri le storie di EndoWomen!Bibliografia:
- "Ginecologia e ostetricia" T.1 e 2, Grzegorz Bręborowicz, PZWL Medical Publishing, 2a edizione, Varsavia 2017
- "Ginecologia" Vol. 1 e 2., Zbigniew Słomko, PZWL Wydawnictwo Lekarskie, Varsavia 2008
- Posizione del PTG Expert Team sulla diagnosi e il trattamento dell'endometriosi. Ginekol Pol. 2012, 83, 871-876, accesso in linea
- "L'endometriosi è ancora una sfida" C. Mehedintu, M.N. Plotogea, S. Ionescu, M. Antonovici, J Med Life. 15 settembre 2014; 7 (3): 349-357., Accesso in linea
- "Endometriosi: dove siamo e dove stiamo andando?" Greene, A., Lang, S., Kendziorski, J., Sroga-Rios, J., Herzog, T., & Burns, K. (2016). Riproduzione, 152 (3), R63-R78., Accesso in linea

Leggi altri articoli di questo autore